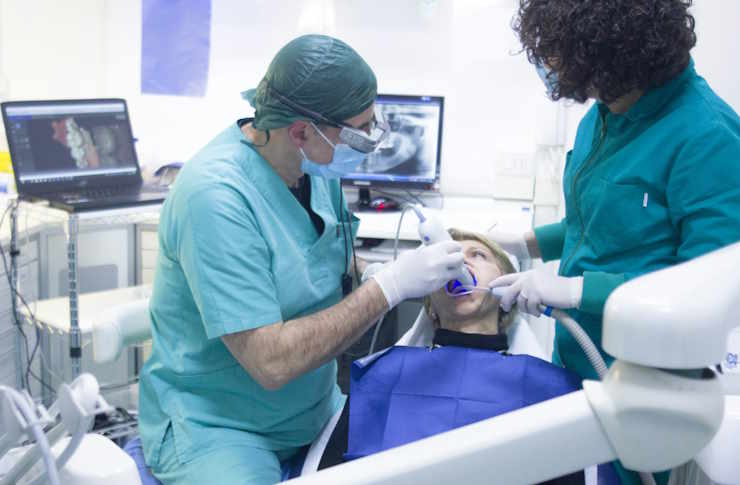
屈光手術恢復期:何時能恢復日常活動?
屈光手術後的恢復期會因手術方式、個人角膜條件與術後護理而有很大差異。本文說明常見恢復時間表、哪些日常活動應暫緩、術後安全注意事項與醫療追蹤安排,幫助你對術後幾週到幾個月的過程有實際期待,並了解常見視力變化與併發風險。閱讀本文前請注意個別情況仍需以主治醫師建議為準。 本文章僅供資訊參考,並非醫療建議。請諮詢合格醫療專業人員以取得個人化建議與治療。
屈光手術後的恢復不是單一時間點,而是一個階段性的過程。手術結束後,許多病人會立即感覺視力有改善,但清晰穩定通常需要數天到數週;有些情況下微調或第二次治療才會達到最佳視力。術後恢復受多種因素影響,包括術式(如表層切削或角膜瓣技術)、角膜厚度、個人癒合反應與術後用藥依從性。本文分段介紹視力恢復、候選人與術前篩檢、角膜與技術對復原的影響、安全與麻醉考量、門診追蹤安排,以及針對近視、散光與老花的預期效果,提供實務性資訊以協助理解術後何時可以恢復常見日常活動。
恢復期與視力變化(recovery, vision)
術後首日到首週通常是視力變化最明顯的階段。大多數人會在術後幾小時到隔日感到視力改善且不適感逐漸減輕,但也可能出現乾眼、光暈或夜間眩光。第一週應避免用眼過度、接觸眼睛或游泳等增加感染風險的活動。到第二到四週,視力多數趨於穩定;若需要微調,醫師會在穩定期評估再決定。恢復的速度因個人體質與術式不同,短期內波動屬常見現象。
候選人與術前篩檢(candidacy, screening)
術前篩檢是降低風險與預測恢復期的重要步驟。眼科醫師會檢查角膜厚度、屈光度(myopia、astigmatism)、眼表健康與淚液功能,並評估是否有青光眼或其他眼病史。某些全身性疾病或角膜不規則者可能不適合手術。完整的術前評估能預測術後視力穩定時間與可能併發症,並協助選擇最合適的技術,以縮短恢復期並提升安全性。
角膜和技術如何影響恢復(cornea, technology)
不同手術技術對角膜的處理與癒合機制不同,直接影響恢復時間。例如使用角膜瓣的技術在術後早期可能有瓣相關的不適或需避免重擊眼部,而表面切削技術則可能在術後初期有較明顯疼痛但角膜結構變化較少。新式飛秒雷射與導航系統可以提高精準度與安全性,減少副作用與加速視力穩定。角膜本身的厚度與形狀也會決定可施術範圍與癒合速度,進而影響何時可恢復特定活動。
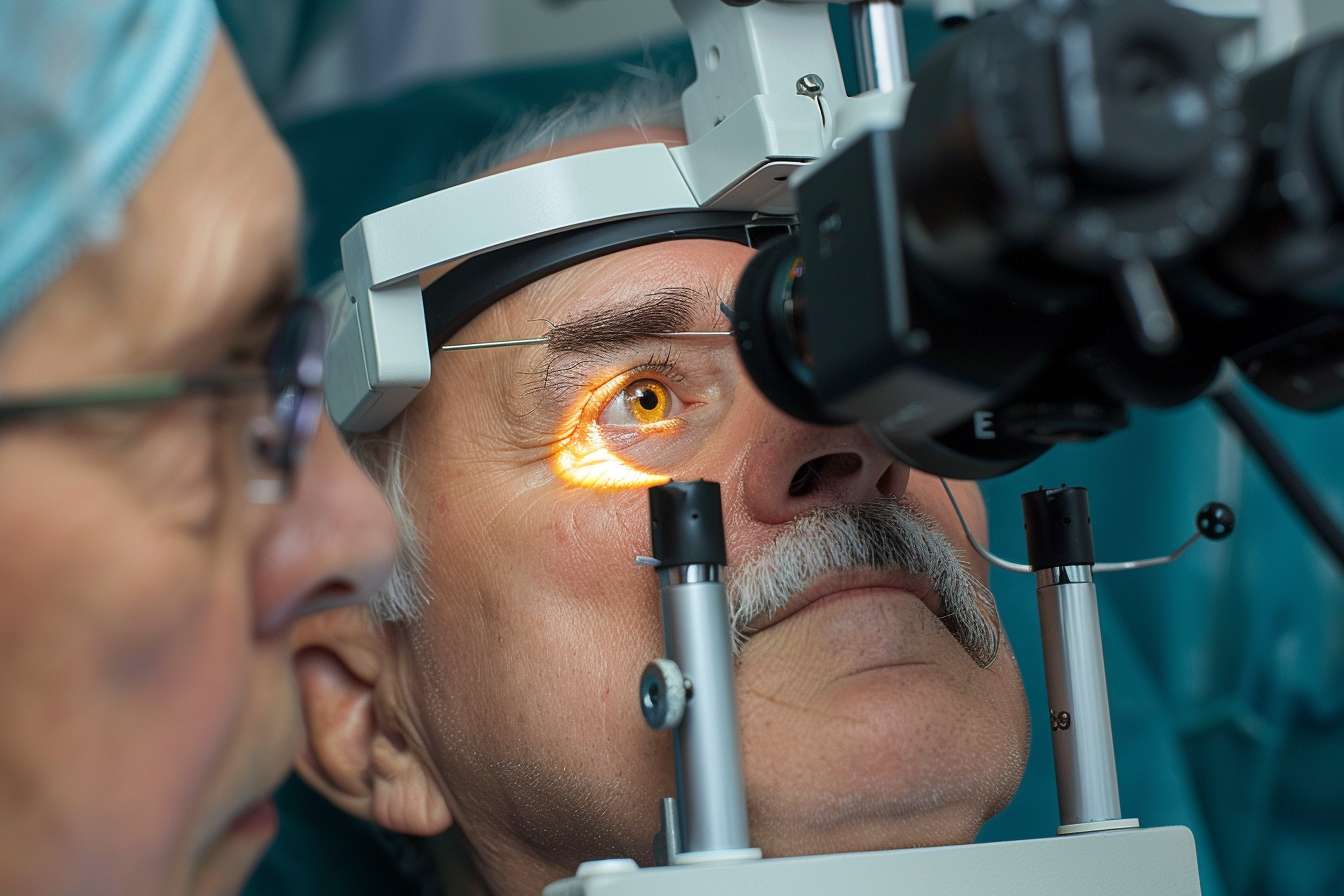
安全、麻醉與併發症風險(safety, anesthesia)
大部分屈光手術採用局部麻醉眼藥水,手術過程為門診短時間處置。術後感染、角膜混濁或過度矯正/矯正不足是少數但重要的風險。遵守術後滴藥、避免揉眼、保持傷口乾燥與定期回診可以顯著降低風險。如出現持續疼痛、視力急遽惡化或分泌物增加,應立即就醫。醫師會在術前討論預期風險並提供術後護理指引,以維持安全性並促進良好恢復。
門診程序和術後追蹤(outpatient, followup)
大多數屈光手術為門診日間手術,當日可回家休息。常規追蹤安排通常在術後翌日、術後一週、術後一個月與三個月進行視力與角膜檢查,視情況延長至六個月或一年。追蹤期間會檢查傷口癒合、角膜形態、淚液與視力穩定度,並調整人工淚液或其他藥物。依醫師指示暫緩游泳、接觸性眼鏡佩戴或劇烈運動的時程也會在此時說明。
散光、近視與老花的術後效果(astigmatism, myopia, presbyopia)
術後對不同屈光問題的改善時間與穩定性不同:近視與散光通常在術後數週內達到明顯改善,但小幅度殘餘度數或夜間視力問題可能持續較久。針對老花(presbyopia),傳統屈光手術多為改善近距離視力而非完全取代老花鏡,效果依年齡與瞳孔條件而異。醫師會在術前說明術後視力期望值,並討論若未達預期時的補救選項,例如角膜微調或其他視覺輔具。
結語:屈光手術的恢復期具有個別差異,從術後數天能恢復部分日常活動,到數週甚至數月視力才完全穩定皆屬常見。完整的術前篩檢、合適的術式選擇、術後用藥與回診追蹤是順利恢復的關鍵。遇到異常症狀時應立即與主治醫師聯繫,以確保安全與最佳視力結果。